Obstetrics services
Specialized equipment & modern methods, for every phase of pregnancy.
The obstetrician-gynecologist Vythoulkas Konstantinos, in his clinic, in the center of Zakynthos, has excellent medical equipment and systems to provide quality obstetrics services to expectant mothers.
The doctor has a license to perform gynecological ultrasound from KESY p.n. Y7α/ΓΠ.98801/01.12.2003
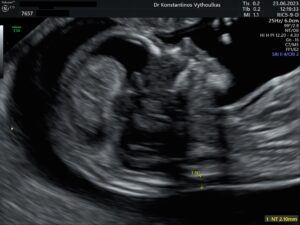 Certified clinic for nuchal translucency
Certified clinic for nuchal translucency
Konstantinos Vithoulkas FMF ID:15738
The first of the basic ultrasound scans of pregnancy is the 1st trimester ultrasound which can be distinguished into:
- Ultrasound of an incipient pregnancy(up to 10 + 6 weeks), in which a check is made to determine the location of the pregnancy and the fact that the fetus has a heartbeat and is usually performed transvaginal.
At the same time, there is also a scheduling of the blood and urological tests that are to be carried out.
Also, if the screening has been done more than one year, it is recommended to be done and includes a Pap test, a microbial check of the vagina and endocervical, transvaginal ovarian check (exept the womb that will be done anyway) as well as breast examination and, if possible, ultrasound of the breasts.
- Ultrasound or measurement of nuchal translucency (at 11 + 0 and 13 + 6 weeks), or 1st trimester screening as it is internationally called, is performed according to the instructions described below. If software is used with the Fetal Medicine Foundation (FMF, London, UK) program to calculate the risks of trisomies, the examination should be performed by FMF-certified doctors at least to measure nuchal translucency and, as desired, to assess the remaining secondary markers (nasal bone, venous duct, tricuspid valve). This certification is renewed annually and the name of the doctor is posted on the respective FMF website per country. The relevant license is granted by the FMF after examinations and is strictly personal. In any case, the doctor’s name (and in case of use of FMF software and the corresponding license number) must be visible in the 1st trimester audit report.
Please see more on the corresponding page with the guidelines of the Hellenic Obstetrics and Gynecology Society (Guideline No 28, April 2020 and https://hsog.gr/wp-content/uploads/2023/09/EMGE-No-28-1.pdf).
It is also useful to perform transvaginal ultrasound to estimate the length of the cervix.
 Blood pressure, body weight and proteinuria should be measured at this gestational age.
Blood pressure, body weight and proteinuria should be measured at this gestational age.
A key role during this period of pregnancy is the anatomical ultrasound of the fetus (B level) that is recommended to be performed between 20-23+6 weeks of pregnancy and to which all pregnant women must undergo a specialized in Embryometrial Medicine obstetrician – gynecologist.
The purpose of this population control is the possible identification of existing anatomical abnormalities of the fetus,in order to give parents the opportunity of appropriate counseling in order to make timely decisions (intrauterine fetal treatment, termination of pregnancy depending on the severity of the abnormality, supportive treatment, childbirth in a specialized for the subsequent treatment of the Newborn Center).
During ultrasound screening, it is also recommended to have an ultrasound assessment of the length of the cervix as a population screening for preterm birth. Also, it is proposed to measure the resistance of blood flow in the uterine arteries using Doppler as a population screening for preeclampsia and recessive fetal growth. If pregnant women are found to be at increased risk for these complications (cervical length<<25mm and mean Pi uterine, suggested screening between 20+0 – 23+6 weeks of pregnancy of arteries >>95th EC position, respectively) the pregnancy management is modified accordingly.
Source: Hellenic Society of Ultrasound in Obstetrics and Gynecology
More information:
Recommended 3rd quarter audit-Doppler
Blood pressure, body weight and test for proteinuria should be measured. A general blood test is also recommended. Rhesus negative pregnant women are given hyper-immune anti-D gamma globulin.
All pregnant women who do not have pre-existing diabetes mellitus or previously diagnosed gestational diabetes mellitus should undergo a glucose tolerance curve between 24 and 28 weeks of pregnancy (EMGE, instructions No 35 & 36: https://hsog.gr).
If the pregnant woman arrives after 28 + 0 weeks, she will be advised to undergo the tolerance curve as soon as possible. Recommended screening at 32 weeks is to assess the development of the fetus in conjunction with a detailed examination, since some problems occur in the 3rd trimester. Doppler is also done, that is, checking some vessels.
More frequent monitoring and systematic measurement of body weight, blood pressure and testing for proteinuria (with urine test strip – urine dipstick) should be performed from 34 weeks. Prenatal detection of fetal growth Restriction (FGR) provides the benefit of interventions to reduce morbidity and mortality associated with this condition.
FGR-related poor outcome includes preterm, perinatal suffocation, endometrial and neonatal death, immediate complications such as poor thermoregulation, hypoglycemia, polycythemia, impaired immune function, and ulterior, such as neurodevelopmental delay
Systematic, universal ultrasound screening of pregnancies in the third trimester is a method of controlling the condition of the fetus. Internationally, there is no consensus on the timing or number of ultrasound tests.
HSUOG:
https://hellenicultrasound.gr/images/hellenicultrasound/3st_trimester/3RD_TRIMESTER_HSUOG.pdf
 Guidelines
Guidelines
The probability of chromosomal abnormalities in pregnancy is approximately 1.5%. Of these, about 0.5% are numerical (e.g. trisomies 21, 18, 13) or microscopic structural, the remaining approximately 1% being submicroscopic (microellipses and duplications) 1,2.
Free DNA testing (cfDNA) is currently the best screening method for trisomies 21, 18 and 133. The most common method to date for estimating the probability of trisomies is the ultrasound of cervical transparency at 11-13 weeks of gestation in combination with the control of biochemical markers (free β-hCG, PAPP-Α and PlGF).
Nuchal translucency and biochemical markers benefit cfDNA in that it provides the possibility of controlling fetal anatomy as well as the possibility of other congenital lesions. The diagnosis of chromosomal abnormalities (numeric and submicroscopic) is made only by invasive methods (amniocentesis and trophoblast biopsy).
Hence:
- It is recommended to perform the 11-13 week ultrasound in all pregnant women, regardless of their intention to undergo cfDNA screening or not.
- Ultrasound of 11-13 weeks is performed based on the current guidelines and technical specifications. The risk for trisomies 21,18,13 is calculated and the following possibilities are discussed individually:
- No further control.
- Non invasive prenatal screening with cfDNA.
- Interventional control (amniocentesis or trophoblast biopsy).
- It is recommended that cfDNA examination be performed after 11-13 weeks of ultrasound, and after consultation on the possibilities and limitations of prenatal screening.
- It is clear that the cfDNA test is a detection and not a diagnostic test and therefore in the event of a high-risk result confirmation by an invasive method is required.
- In the case of finding markers of chromosomal abnormalities in the 2nd trimester of pregnancy, if there has been no prior invasive screening or cfDNA examination, the risk of the most common chromosomal abnormalities (trisomies 21,18,13) is recalculated and the following possibilities are discussed individually:
- Interventional control (amniocentesis).
- Noninvasive prenatal testing cfDNA.
- No further control.
- If a low-risk cfDNA test exists and then ultrasound markers of chromosomal abnormalities are found, it is recommended to perform an invasive test (taking a trophoblast or amniocentesis) with molecular karyotype in the following cases:
- Increased nuchal translucency.
- Fetal abnormalities.
- The presence of multiple indicators.
- The presence of markers associated with a pathological clinical entity in addition to trisomy 21.
- All pregnancies should be consulted on the current possibilities of prenatal testing with molecular karyotype and the very low risk of miscarriage after the invasive methods.
- There is limited data on the accuracy of cfDNA in twin pregnancies. Therefore, the use of cfDNA in twin pregnancies should be reserved and informed.
- Existing data do not support the use of cfDNA for submicroscopic chromosomal abnormalities (microellipses and duplications).
From the official page of the Hellenic Society of Ultrasound in Obstetrics & Gynecology:
https://www.hellenicultrasound.gr/index.php/protocols/dna-cfdna
Πιστοποιημένο ιατρείο για αυχενική διαφάνεια
Konstantinos Vithoulkas FMF ID:15738
Το πρώτο από τα βασικά υπερηχογραφήματα της κύησης είναι το υπερηχογράφημα 1ου τριμήνου που μπορεί να διακριθεί σε:
- Υπερηχογράφημα αρχόμενης κύησης(μέχρι τις 10 + 6 εβδομάδες), στο οποίο γίνεται έλεγχος για να διαπιστωθεί η τοποθεσία της κύησης και το γεγονός ότι το έμβρυο έχει καρδιακούς παλμούς και συνήθως γίνεται διακολπικά.
Συγχρόνως, γίνεται και ένας προγραμματισμός των αιματολογικών και ουρολογικών εξετάσεων που πρόκειται να πραγματοποιηθούν.
Επίσης, εάν ο προληπτικός έλεγχος έχει γίνει πέραν του ενός έτους, προτείνεται να γίνει και περιλαμβάνει τεστ Παπανικολάου, μικροβιακό έλεγχο κόλπου και ενδοτραχήλου, διακολπικό έλεγχο ωοθηκών (εκτός της μήτρας που έτσι και αλλιώς θα γίνει) καθώς και εξέταση μαστών και, εάν είναι δυνατόν, υπερηχογράφημα μαστών. - Υπερηχογράφημα ή μέτρηση της αυχενικής διαφάνειας(στις 11 + 0 και στις 13 + 6 εβδομάδες), ή 1ου τριμήνου screening όπως ονομάζεται διεθνώς, πραγματοποιείται σύμφωνα με τις οδηγίες που περιγράφονται στη συνέχεια. Εφόσον χρησιμοποιείται λογισμικό (software) με το πρόγραμμα του Fetal Medicine Foundation (FMF, London, UK) για υπολογισμό των πιθανοτήτων για τρισωμίες, η εξέταση πρέπει να διενεργείται από ιατρούς που είναι πιστοποιημένοι από το FMF τουλάχιστον για τη μέτρηση της αυχενικής διαφάνειας και επιθυμητά και για την εκτίμηση των υπολοίπων δευτερευόντων δεικτών (ρινικό οστό, φλεβώδης πόρος, τριγλώχινα βαλβίδα). Η πιστοποίηση αυτή ανανεώνεται ετήσια και το όνομα του ιατρού αναρτάται στην αντίστοιχη ιστοσελίδα του FMF ανά χώρα. Η σχετική άδεια χορηγείται από το FMF μετά από εξετάσεις και είναι αυστηρά προσωπική. Σε κάθε περίπτωση, το όνομα του ιατρού (και σε περίπτωση χρήσης λογισμικού FMF και ο αντίστοιχος αριθμός της άδειάς του) πρέπει να είναι εμφανής στην έκθεση του ελέγχου 1ου τριμήνου.
Παρακαλώ δείτε περισσότερα στην αντίστοιχη σελίδα με τις κατευθυντήριες οδηγίες της Ελληνικής Μαιευτικής και Γυναικολογικής Εταιρείας (κατευθυντήρια οδηγία No 28, Απρίλιος 2020 και https://hsog.gr/wp-content/uploads/2023/09/EMGE-No-28-1.pdf).
Επίσης, χρήσιμο είναι να γίνεται και διακολπικό υπερηχογράφημα για να εκτιμηθεί το μήκος του τραχήλου.
 Σε αυτή την ηλικία κύησης πρέπει να πραγματοποιείται μέτρηση αρτηριακής πίεσης, σωματικού βάρους και έλεγχος για πρωτεϊνουρία.
Σε αυτή την ηλικία κύησης πρέπει να πραγματοποιείται μέτρηση αρτηριακής πίεσης, σωματικού βάρους και έλεγχος για πρωτεϊνουρία.
Βασικό ρόλο κατά την περίοδο αυτή της εγκυμοσύνης κατέχει το ανατομικό υπερηχογράφημα του εμβρύου (Β΄ επιπέδου) που συστήνεται να γίνεται μεταξύ 20-23+6 εβδομάδων κυήσεως και στο οποίο πρέπει να υποβάλλονται όλες οι έγκυες από εξειδικευμένο στην Εμβρυομητρική Ιατρική Μαιευτήρα - Γυναικολόγο.
Ο σκοπός του πληθυσμιακού αυτού ελέγχου είναι η πιθανή εντόπιση υφιστάμενων ανατομικών ανωμαλιών του εμβρύου, ώστε να δοθεί εν συνεχεία στους γονείς η δυνατότητα κατάλληλης συμβουλευτικής προκειμένου να ληφθούν έγκαιρα αποφάσεις (ενδομήτρια θεραπεία εμβρύου, διακοπή κυήσεως ανάλογα με τη βαρύτητα της ανωμαλίας, υποστηρικτική αγωγή, τοκετός σε εξειδικευμένο για τη μετέπειτα αντιμετώπιση του νεογνού κέντρο).
Κατά τον υπερηχογραφικό έλεγχο, προτείνεται επιπλέον η υπερηχογραφική εκτίμηση του μήκους του τραχήλου ως πληθυσμιακός έλεγχος (screening) για τον πρόωρο τοκετό. Επίσης, προτείνεται η μέτρηση της αντίστασης της ροής αίματος στις μητριαίες αρτηρίες με χρήση Doppler ως πληθυσμιακός έλεγχος (screening) για την προεκλαμψία και την υπολειπόμενη αύξηση του εμβρύου. Αν οι έγκυες βρεθούν με αυξημένο κίνδυνο για τις ανωτέρω επιπλοκές (μήκος τραχήλου<25mm και mean PI μητριαίων, προτεινόμενος έλεγχος μεταξύ 20+0 - 23+6 εβδομάδων κυήσεως αρτηριών >95η εκ θέση, αντίστοιχα) τροποποιείται ανάλογα και η διαχείριση της κύησης.
Πηγή: Ελληνική Εταιρεία Υπερήχων στη Μαιευτική και Γυναικολογία
Περισσότερες πληροφορίες:
Προτεινόμενος έλεγχος 3ου τριμήνου - Doppler
Πρέπει να πραγματοποιείται μέτρηση αρτηριακής πίεσης, σωματικού βάρους και έλεγχος για πρωτεϊνουρία. Επίσης, προτείνεται γενική εξέταση αίματος. Στις Rhesus αρνητικές εγκύους χορηγείται υπεράνοσος αντι-D γ-σφαιρίνη.
Όλες οι έγκυες που δεν έχουν προϋπάρχοντα σακχαρώδη διαβήτη ή προηγουμένως διαγνωσμένο σακχαρώδη διαβήτη της κύησης πρέπει να υποβάλλονται σε καμπύλη ανοχής γλυκόζης μεταξύ 24ης και 28ης εβδομάδας κύησης (ΕΜΓΕ, οδηγίες No 35 & 36: https://hsog.gr).
Εφόσον η έγκυος προσέλθει μετά τις 28+0 εβδομάδες, θα της συσταθεί να υποβληθεί στην καμπύλη ανοχής το συντομότερο δυνατό. Προτεινόμενος έλεγχος στις 32 εβδομάδες είναι για την εκτίμηση της ανάπτυξης του εμβρύου σε συνδυασμό με μια λεπτομερή εξέταση, δεδομένου ότι κάποια προβλήματα εμφανίζονται στο 3ο τρίμηνο. Επίσης γίνεται Doppler, έλεγχος δηλαδή κάποιων αγγείων.
Από τις 34 εβδομάδες πρέπει να γίνεται πιο συχνή παρακολούθηση και συστηματική μέτρηση σωματικού βάρους, αρτηριακής πίεσης και έλεγχος για πρωτεϊνουρία (με ταινία εξέτασης ούρων - dipstick ούρων). H προγεννητική ανίχνευση της εμβρυικής υπολειπόμενης σωματικής αύξησης (Fetal Growth Restriction - FGR) παρέχει το πλεονέκτημα παρεμβάσεων για μείωση της νοσηρότητας και της θνησιμότητας που σχετίζεται με αυτή την κατάσταση.
Η σχετιζόμενη με την FGR κακή έκβαση περιλαμβάνει την προωρότητα, την περιγεννητική ασφυξία, τον ενδομήτριο και νεογνικό θάνατο, άμεσες επιπλοκές όπως η κακή θερμορύθμιση, η υπογλυκαιμία, η πολυκυτταραιμία, η επηρεασμένη λειτουργία του ανοσοποιητικού, καθώς και απώτερες, όπως η νευροαναπτυξιακή καθυστέρηση.
Ο συστηματικός, καθολικός υπερηχογραφικός έλεγχος των κυήσεων στο τρίτο τρίμηνο αποτελεί μέθοδο ελέγχου της κατάστασης του εμβρύου. Διεθνώς, δεν υπάρχει συναίνεση σχετικά με το χρονοδιάγραμμα ή τον αριθμό των υπερηχογραφικών εξετάσεων.
ΕΕΥΜΓ:
https://hellenicultrasound.gr/images/hellenicultrasound/3st_trimester/3RD_TRIMESTER_HSUOG.pdf
 Κατευθυντήριες οδηγίες
Κατευθυντήριες οδηγίες
Η πιθανότητα χρωμοσωματικών ανωμαλιών στην κύηση είναι περίπου 1,5%. Από αυτές, το 0,5% περίπου είναι αριθμητικές (π.χ. τρισωμίες 21, 18, 13) ή μικροσκοπικές δομικές, ενώ το υπόλοιπο περίπου 1% είναι υπομικροσκοπικές (μικροελλείψεις και διπλασιασμοί) 1,2.
Η εξέταση του ελεύθερου DNA (cfDNA) αποτελεί σήμερα την καλύτερη μέθοδο εκτίμησης του κινδύνου (screening) για τις τρισωμίες 21, 18 και 133. Η μέχρι σήμερα, περισσότερο διαδεδομένη μέθοδος για την εκτίμηση της πιθανότητας τρισωμιών είναι το υπερηχογράφημα της αυχενικής διαφάνειας στις 11–13 εβδομάδες κύησης σε συνδυασμό με τον έλεγχο βιοχημικών δεικτών (ελεύθερης β-hCG και ΡΑΡΡ-Α).
Ο έλεγχος με αυχενική διαφάνεια και βιοχημικούς δείκτες πλεονεκτεί του cfDNA στο ότι παρέχει τη δυνατότητα ελέγχου της εμβρυϊκής ανατομίας καθώς και της πιθανότητας άλλων συγγενών βλαβών. H διάγνωση των χρωμοσωματικών ανωμαλιών (αριθμητικών και υπομικροσκοπικών) γίνεται μόνο με επεμβατικές μεθόδους (αμνιοπαρακέντηση και βιοψία τροφοβλάστης).
Ως εκ τούτου:
- Συνιστάται η πραγματοποίηση του υπερηχογραφήματος 11–13 εβδομάδων σε όλες τις εγκύους, ανεξάρτητα από την πρόθεσή τους να υποβληθούν ή όχι σε έλεγχο με cfDNA.
- Το υπερηχογράφημα 11–13 εβδομάδων πραγματοποιείται με βάση τις ισχύουσες κατευθυντήριες οδηγίες και τεχνικές προδιαγραφές. Υπολογίζεται ο κίνδυνος για τρισωμίες 21,18,13 και συζητούνται εξατομικευμένα οι ακόλουθες δυνατότητες:
- Μη περαιτέρω ελέγχου.
- Μη επεμβατικού προγεννητικού ελέγχου με cfDNA.
- Επεμβατικού ελέγχου (αμνιοπαρακέντηση ή βιοψία τροφοβλάστης).
- Συνιστάται η εξέταση του cfDNA να διενεργείται μετά από το υπερηχογράφημα 11–13 εβδομάδων, και αφού έχει προηγηθεί συμβουλευτική ως προς τις δυνατότητες και τους περιορισμούς του προγεννητικού ελέγχου.
- Είναι σαφές ότι η εξέταση του cfDNA είναι ανιχνευτική και όχι διαγνωστική δοκιμασία και επομένως σε περίπτωση αποτελέσματος υψηλού κινδύνου απαιτείται επιβεβαίωση με επεμβατική μέθοδο.
- Στην περίπτωση ανεύρεσης δεικτών χρωμοσωματικών ανωμαλιών στο 2ο τρίμηνο της κύησης, εφόσον δεν έχει προηγηθεί επεμβατικός έλεγχος ή εξέταση cfDNA, υπολογίζεται εκ νέου ο κίνδυνος των συχνότερων χρωμοσωματικών ανωμαλιών (τρισωμίες 21,18,13) και συζητούνται εξατομικευμένα οι ακόλουθες δυνατότητες:
- Επεμβατικού ελέγχου (αμνιοπαρακέντηση).
- Μη επεμβατικού προγεννητικού ελέγχουμε cfDNA.
- Μη περαιτέρω ελέγχου.
- Σε περίπτωση που προϋπάρχει εξέταση cfDNA χαμηλού κινδύνου και εν συνεχεία ανευρίσκονται υπερηχογραφικοί δείκτες χρωμοσωματικών ανωμαλιών, συνιστάται η διενέργεια επεμβατικού ελέγχου (λήψη τροφοβλάστης ή αμνιοπαρακέντηση) με μοριακό καρυότυπο στις παρακάτω περιπτώσεις:
- Αυξημένης αυχενικής διαφάνειας ή πτυχής.
- Εμβρυικών ανωμαλιών.
- Παρουσίας πολλαπλών δεικτών.
- Παρουσίας δεικτών που σχετίζονται με παθολογική κλινική οντότητα επιπλέον της τρισωμίας 21.
- Σε όλες τις κυήσεις πρέπει να γίνεται συμβουλευτική για τις σημερινές δυνατότητες του προγεννητικού ελέγχου με μοριακό καρυότυπο και του πολύ χαμηλού κινδύνου αποβολής μετά από τις επεμβατικές μεθόδους.
- Υπάρχουν περιορισμένα στοιχεία σχετικά με την ακρίβεια του cfDNA στις δίδυμες κυήσεις. Επομένως, η χρήση του cfDNA σε δίδυμες κυήσεις πρέπει να γίνεται με επιφύλαξη, και μετά από ενημέρωση.
- Τα υπάρχοντα δεδομένα δεν υποστηρίζουν τη χρήση του cfDNA για τις υπομικροσκοπικές χρωμοσωματικές ανωμαλίες (μικροελλείψεις και διπλασιασμούς).
Από την επίσημη σελίδα της Ελληνικής Εταιρείας Υπερήχων στη Μαιευτική & Γυναικολογία:
https://www.hellenicultrasound.gr/index.php/protocols/dna-cfdna
Clinic Vythoulka-Liveri
Ο γυναικολόγος Βυθούλκας Κωνσταντίνος είναι στη διάθεσή σας για να συζητήσετε κατ’ ίδιαν οτιδήποτε σας απασχολεί.
Προγραμματίστε την επίσκεψή σας στο χώρο του ιατρείου του, στη Ζάκυνθο.
